Cooperative OsteoSarkom Studiengruppe (COSS)
Initiale Diagnostik
Um festzustellen, ob es sich um ein Osteosarkom handelt, wie weit fortgeschritten die Erkrankung ist und ob die geplante Behandlung durchgeführt werden kann, müssen bestimmte Untersuchungen durchgeführt werden. Neben der Anamnese (= Erfragung der Krankengeschichte), klinischen Untersuchung mit Erfassung der Basisinformationen, Blutuntersuchungen, Untersuchungen bestimmter Organe wie Herz, Nieren oder Gehör gehört hierzu eine Darstellung des Tumors mit seinen möglichen Metastasen (= Staging) durch eine Bildgebung. Nach Komplettierung der lokaler Bildgebung muss operativ eine Biopsie (=Probe) des Tumors entnommen werden, damit der Pathologe die Diagnose eines Osteosarkoms beweisen kann.
Anamnese
Unter Anamnese versteht man die Erfragung der Krankengeschichte. Der Patient (bzw. seine Eltern) wird altersgerecht über Art, Beginn und Verlauf seiner aktuellen Beschwerden und Symptome befragt. Darüber hinaus wird nach Entwicklung, Lebensumständen, Vorerkrankungen, Allergien und Medikamenteneinnahme des Patienten sowie Erkrankungen innerhalb der Familie gefragt.
Klinische Untersuchung
Im Rahmen der allgemeinen körperlichen Untersuchung sollten u. a. eine Tumormessung, Tumorbeschreibung (Schmerz, lokale Überwärmung, Hautverschieblichkeit, Ergussbildung) und Prüfung der Beweglichkeit im benachbarten Gelenk erfolgen sowie neurologische Ausfälle festgestellt werden. An Basisinformationen sollten u. a. Körperlänge, Gewicht, Körperoberfläche, Karnofsky Index oder WHO performance status Index (bei Patienten > = 16 Jahre) oder Lansky play scale (bei Patienten < 16 Jahre) erfasst werden.
Bildgebung
Bildgebung lokal (Primärtumor)
Der Primärtumor sollte in einem Nativröntgen in 2 Ebenen und zusätzlich in einem Schnittbildverfahren, am besten einer Kernspintomographie, dargestellt werden.
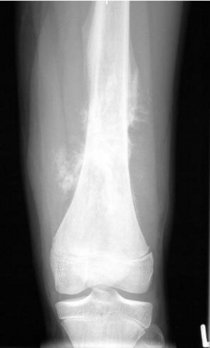
Das röntgenologische Bild eines Osteosarkoms kann stark variieren. Häufig finden sich multiple mottenfroßartige Osteolysen neben sklerotischen Randbezirken. Fast immer besteht ein Tumorausbruch durch die Cortikalis ins benachbarte Weichgewebe, meist assoziiert mit Periostreaktionen und extraossären, wolkenartigen Verkalkungen unterschiedlichen Ausmaßes. Als klassisch, wenn auch nicht spezifisch für das Osteosarkom gilt das sog. Codmann-Dreieck, eine zipflige, reaktiv verkalkte Periostabhebung am Rand des extraossären Tumordurchbruchs. Im Weichteilanteil selbst können sich feine, von der Cortikalis ausgehende Verkalkungen (Spiculae) finden.
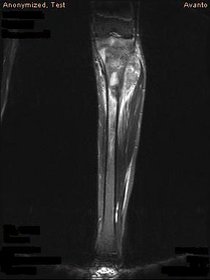
Die MRT sollte immer den gesamten befallenen Knochen und die benachbarten Gelenken miteinbeziehen um mögliche Skip-Metastasen nicht zu übersehen. Optimalerweise sollte die MRT mit und ohne Gadolinumkontrast (incl. einer Kontrastmittelsequenz) angefertigt werden, da sich hiermit die intramedulläre Tumorausdehnung und den Weichteiltumor am besten darstellen lassen.
Bildgebung systemisch (Metastasen)
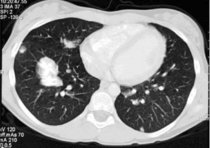
Die Suche nach Metastasen richtet sich nach den Hauptbefallsorten (Lunge und Skelett) und sollte daher Röntgenaufnahmen und eine Computertomographie (CT) des Thorax sowie eine Knochenszintigraphie (ggf. als quantitative 3-Phasenszinigraphie) beinhalten. Das FDG-PET ist sowohl der Knochenszinitgraphie bei der Suche nach Knochenmetastasen als auch der CT-Thorax auf der Suche nach Lungenmetastasen nach bisherigen Daten unterlegen. Wird der Verdacht auf Metastasen außerhalb der Lunge gestellt, sollten die entsprechenden Regionen durch Nativröntgen und MRT abgeklärt werden.
Organfunktionen
Vor dem Beginn einer Chemotherapie müssen bestimmte Organfunktionen überprüft werden. Im Blut sollten untersucht werden: Blutbild und Differentialblutbild, Kreatinin, Harnstoff, Natrium, Kalium, Calcium, Magnesium, Phosphat, alkalische Phosphatase, Albumin, Bicarbonat, Transaminasen, Bilirubin und Blutgerinnung. Der Urin sollte auf Blut, Protein und Glucose untersucht und Phosphat und Kreatinin im Urin bestimmt werden. Die Funktion des Herzens wird mit einer Echokardiographie (= Ultraschall des Herzens) und das Gehör mit einem Audiogramm überprüft. Bei männlichen Patienten im reproduktiven Alter sollte eine Spermienasservation in Betracht gezogen werden.
Biopsie
Erst nach Abschluss der Voruntersuchungen (Nativröntgen, Kernspintomographie, Szintigraphie) ist die Biopsie durchzuführen. Die jüngsten Analysen der COSS-Daten konnten aufzeigen, dass der Anteil an ablativen Operationen signifikant geringer ist, wenn die Biopsie in der Klinik durchgeführt wird, in der auch die Resektion (=definitive Entfernung des Tumors) erfolgen kann. Dementsprechend ist zu empfehlen, die Biopsie in der Klinik durchzuführen, in der auch die Resektion erfolgt.
a) Die Biopsie ist aus einem vitalen (=lebendigen), repräsentativen Tumoranteil zu entnehmen. Dementsprechend ist vor der Biopsie eine Abstimmung mit dem Radiologen und dem Pathologen erforderlich. Vitale Anteile liegen eher in der Peripherie, zentral ist der Tumor oft nekrotisch (=tot). Vitale Tumoranteile stellen sich in der Kernspintomogramm mit Gadoliniumkontrast dar.
b) Der Hautschnitt ist so zu wählen, dass nur die Kompartmente kontaminiert werden, die bei der endgültigen Operation auch entfernt werden. Verschiebeschichten, Gefäß-Nervenbündel und Gelenke sind zu meiden. Der Biopsiekanal soll klar definiert und leicht in den endgültigen Operationsschnitt einzubeziehen sein. Redondrainagen dürfen nur durch die Wunde ausgeleitet werden. Hämatome sind zu vermeiden, eine Intracutannaht wird bevorzugt.
c) Die Biopsie ist im Bereich der Extremitäten möglichst distal zu positionieren, um den Hautverschluss im Falle einer Amputation nicht zu erschweren. An den Extremitäten werden ausschließlich längsverlaufende Schnittführungen bei der Biopsie vorgenommen.
Notwendigerweise wird die Biopsiestelle anhand der Bildgebung zwischen Operateur, Radiologen und Pathologen abgestimmt, die möglichen Hautschnitte endgültiger Operationen sind hierbei zwingend zu berücksichtigen. Das entnommene Gewebe muss repräsentativ sein und darf nicht nur die Pseudokapsel des Tumors oder Nekrosen enthalten. Die Biopsie aus dem Weichteiltumor erlaubt regelhaft eine Schnellschnittuntersuchung mit der Frage nach repräsentativem Gewebe.
Wird die Biopsie aus dem Knochen entnommen, so sollte die Trepanationsstelle mit Knochenzement plombiert werden.
Es ist bei im Rahmen der COSS-Gruppe betreuten Patienten erforderlich, Material zur Bestätigung der Diagnose und der weiteren Klassifikation sowie zur Bearbeitung wissenschaftlicher Fragestellungen an einen der COSS-Referenzpathologen zu senden.
Diagnostik während Chemotherapie
Während der Chemotherapie sollten Röntgen-Untersuchungen des Thorax ca. alle 2 Monate, ein Röntgen der Primärregion ca. alle 4 Monate, ein Echokardiogramm vor jeder Adriamycin/Doxorubicin-Gabe und ein Audiogramm vor jeder Cisplatin-Gabe erfolgen.
Diagnostik vor OP
Vor der Operation sollte der Tumor durch Röntgen und Kernspintomographie (MRT), zur Beurteilung des Tumoransprechens auf die präopertive Chemotherapie und zur besseren OP-Planung, nochmals dargestellt werden. Um Lungenmetastasen auszuschließen, sollte auch zu diesem Zeitpunktion eine erneute Computertomographie des Thorax durchgeführt werden.
Abschlussuntersuchungen
Ca. 4 Wochen nach Ende der Chemotherapie sollten bestimmte Organfunktionen nochmals untersucht werden. Im Blut sollten Blutbild und Differentialblutbild, Kreatinin, Harnstoff, Natrium, Kalium, Calcium, Magnesium, Phosphat, alkalische Phosphatase, Albumin, Bicarbonat, Transaminasen, Bilirubin und Blutgerinnung festgestellt werden. Der Urin sollte auf Blut, Protein und Glucose untersucht und Phosphat und Kreatinin im Urin bestimmt werden. Die Funktion des Herzens wird mit einer Echokardiographie (= Ultraschall des Herzens) und das Gehör mit einem Audiogramm überprüft. Um ein Lokalrezidiv auszuschließen, sollten Röntgen und Kernspintomographie der Primärregion erfolgen und die Suche nach Metastasen sollte Röntgenuntersuchungen und eine Computertomographie des Thorax mit einschließen.
Pathologie
Die Diagnose Osteosarkom setzt das Vorhandensein von Tumorosteoid in der histopathologischen Untersuchung voraus. Osteoid wird von malignen mesenchymalen Tumorzellen gebildet. Es findet sich jedoch kein einheitlicher Tumor sondern eine viele verschiedene Formen. Die Einteilung ist abhängig von der Lokalisation des Tumors innerhalb des Knochens, dem Differenzierungsgrad und histologischen Merkmalen. Der Ort des Entstehens im Knochen liegt meistens zentral innerhalb des Knochens ( = intramedullär), seltener juxtakortical (= an der Oberfläche des Knochens) oder extraskeletal (= außerhalb des Knochens), sehr selten intracorticall (in der Kompakta). In 80-90% alle Fälle handelt es sich um ein konventionelles Osteosarkom, bei dem man drei hauptsächliche Subtypen unterscheiden kann: osteoblastisches, chondroblastisches und fibroblastisches Osteosarkom, je nachdem welche Art der Substanz im Tumor am meisten zu finden ist (Osteoblastisch = knochenbildend, chondroblastisch = knorpelbildend, fibroblastisch = Bildung von Bindegewebe). Es gibt jedoch auch eine große Zahl an seltenen Formen des konventionellen Osteosarkoms. Vom Malignitätsgrad lassen sich die häufiger vorhandenen hochmalignen von intermediär und niedrigmalignen Formen abgrenzen. Zusammenfassend sind die meisten Osteosarkome hochmaligne, zentral gelegen und vom konventionellen Subtyp.
Metastasierung
Metastasen sind Absiedelungen des Tumors, d.h. dass der Tumor sich in andere Organe oder Regionen ausgebreitet hat. Osteosarkome neigen zu früher Metastasierung: 10-20% der Patienten zeigen bereits bei Diagnosestellung manifeste Metastasen. Jedoch auch bei Patienten, die initial frei von Metastasen erscheinen, liegt in 80 bis 90% der Fälle bereits eine okkulte (=verborgene) Metastasierung vor. Zu etwa 80% betreffen Metastasen die Lungen. In den übrigen Fällen ist zumeist das Skelett allein oder zusätzlich befallen. Von den Knochenmetastasen im eigentlichen Sinne müssen Skip-Metastasen abgegrenzt werden, Tumorzellnester im gleichen Knochen wie der Primärtumor oder auf der gegenüberliegenden Seite eines Gelenkes.
Bild 1: CT-Bild der Lunge mit pulmonaler Metastasierung
Bild 2: Röntgenbild eines Femurs mit einem Osteosarkom
Bild 3: MRT der Tibia mit einem Osteosarkom im oberen Teil
Stadieneinteilung
Knochensarkome können mit Hilfe von verschiedenen Systemen eingeteilt werden. Die sogenannte TNM-Klassifikation beurteilt die Tumorerkrankung nach der Ausdehnung des Primärtumor (T) (=Ursprungstumor), dem Vorliegen von regionalen Lymphknotenmetastasen (N) (=Tumorabsiedelungen in Lymphknoten, die in der Nähe des Primärtumors liegen) und Fernmetastasen (M) (=Tumorabsiedelungen nach Ausbreitung über das Blut). Knochentumore können auch nach Stadien klassifiziert werden, bei der zusätzlich noch der Malignitätsgrad (=Grad der Bösartigkeit der Tumorzellen) miteinbezogen wird (siehe Abbildung).