Sportklinik, Unfallchirurgie und Orthopädie
Sprunggelenk und Fuß / Zentrum für Fuß- und Sprunggelenkchirurgie DAF
Ärztliche Direktoren

Professor Dr. Christian Knop (rechts im Bild)
Telefon: 0711 278-33501
Telefax: 0711 278-33509
E-Mail: c.knop@klinikum-stuttgart.de
Dr. Patrik Reize (links im Bild)
Telefon: 0711 278-63001
Telefax: 0711 278-63002
E-Mail: p.reize@klinikum-stuttgart.de
Bereichsleiter

Dr. J. Beller
Oberarzt
E-Mail: j.beller@klinikum-stuttgart.de
Stellvertretender Bereichsleiter

Dr. S. Özkaya
Oberarzt
E-Mail: s.oezkaya@klinikum-stuttgart.de

Dr. A. Honcharyuk
Oberärztin
Leiter Zentrum für Fuß- und Sprunggelenkchirurgie

Dr. med. Patrik Reize
Zentrumsleiter
E-Mail: p.reize@klinikum-stuttgart.de
Der Fuß hat eine äußerst komplexe Struktur. 26 Knochen sind über 33 Gelenke miteinander verbunden und über 100 Bänder halten sie zusammen. 20 Muskeln mit ihren starken Sehnen sorgen für die Bewegung und für festen Stand. Eine Vielzahl von Nerven versorgen die Haut, Muskeln und Sehnen des Fußes. Blutgefäße versorgen den Fuß mit Sauerstoff und Nährstoffen.
Der Fuß wird so zu einem sensiblen Organ, das Unebenheiten erkennt, einen weichen von einem harten Untergrund unterscheidet, ebenso wie warm und kalt, spitz und stumpf. Während eines Menschenlebens legen wir mit unseren Füßen 120.000 km zurück, fast drei Mal um den Erdball.
Obwohl uns unsere Füße überall hintragen, vernachlässigen wir sie häufig. So sind auch Fußprobleme neben Erkältungen und Zahnschmerzen die häufigsten Beschwerden der Menschen.
In der Sportklinik, Unfallchirurgie und Orthopädie bieten wir das gesamte Spektrum der Fußchirurgie und der Sprunggelenkschirurgie an. Dabei ist es unser Ziel, mit modernsten Untersuchungs- und Therapieverfahren die Mobilität unserer Patienten möglichst schonend und gelenk- bzw. funktionserhaltend zu erhalten oder wiederherzustellen.
Neben nicht-operative Maßnahmen werden fuß- und sprunggelenkchirurgische Eingriffen einschließlich Einsatz von Kunstgelenken sowie auch Revisions- und Rezidivoperationen regelmäßig durchgeführt. Eine kompetente, für jeden Patienten individuelle Nachsorge kommt nach einer Operation ergänzend hinzu. In Zusammenarbeit mit führenden medizintechnischen Unternehmen stehen uns modernste Materialien, Techniken und Hilfsmittel zur Verfügung.
Besonders häufig bei uns behandelte Krankheitsbilder des Fußes und der Sprunggelenke sind:
Spreizfuß
Unsere Füße sind im Laufe des Lebens enormen Belastungen ausgesetzt. Hinzu kommt, dass wir kaum noch Barfuß laufen und die Füße in zu enge Schuhe mit zu hohen Absätzen einzwängen. Im Laufe der Zeit werden die Muskeln und Bänder dadurch zu schwach, um das Fußskelett zu stabilisieren. Außerdem können erbliche Faktoren hinzukommen, so dass sich ein Spreizfuß bildet – die häufigste Erkrankung des Vorfußes in der westlichen Welt.
Beim Spreizfuß weichen der erste und der fünfte Mittelfußknochen nach außen ab. Der Vorfuß wird breiter. Ist vor allem das Grundgelenk der Großzehe betroffen, wird das Krankheitsbild als Hallux Valgus bezeichnet. Im weiteren Verlauf kann es zusätzlich zur Ausbildung von Hammerzehen kommen. Manche Patienten klagen zudem über Schmerzen unter dem Fußballen, wenn eine sogenannte Metatarsalgie entsteht.
Hallux valgus (Schiefstand der Großzehe)
Mit Halux Valgus wir ein zunehmender Schiefstand der Großzehe bezeichnet. Der Hallux valgus entsteht, weil die Sehnen der Zehe nicht mehr über das Gelenk, sondern eher seitlich verlaufen und die Zehe so in eine Schiefstellung ziehen.
Operative Maßnahmen sind erst bei stärkeren Schmerzen ratsam. In Abhängigkeit vom Ausmaß der Deformität setze wir verschiedene Operationverfahren ein, die sowohl die Weichteile als auch die Knochen betreffen können (Scarf- oder Chevron-Osteotomie, OP nach Akin, Basisosteotomie Os metatarsale I oder Lapidus-Arthrodese).
Meist ist es nötig, den Mittelfußknochen zu durchtrennen und anschließend in der korrekten Position mit Schrauben zu fixieren. Damit werden die Abweichung der Großzehe und auch der vorspringende Ballen korrigiert. Der Fuß ist wieder schmaler. Während Operationen an den Weichteilen (z. B. Operationen nach McBride, Kapselrelease, Kapselraffung, Sehnenversetzung) meist ambulant durchgeführt werden, sind Eingriffe an den Mittelfußknochen mit einem kurzen stationären Aufenthalt verbunden.
Im Anschluss sollte eine vorübergehende Entlastung von sechs Wochen in einem Vorfußentlastungsschuh eingehalten werden. Die ursprüngliche Geh- und Stehfähigkeit wird nach etwa drei Monaten wiedererlangt. Bei massiver Fehlstellung der Großzeh vor dem Eingriff kann nach der Operation noch eine geringe Fehlstellung verbleiben oder sich im Laufe der Jahre wieder ausbilden.
Hammerzehen (Klauenzehen, Krallenzehen)
Im Zusammenhang mit einem Spreizfuß und einer Hallux valgus-Zehenfehlstellung kommt es oft zu weiteren Fehlstellungen der Zehen: den Hammerzehen. Die Zehen nehmen hierbei eine gekrümmte Fehlstellung ein und werden in dieser Position schließlich unbeweglich und versteifen. Je nach Art der Verkrümmung wird von Hammer-, Klauen- oder Krallenzehen gesprochen. An den gebeugten Flächen kommt es zu schmerzhaften Druckstellen (Hühneraugen, Schwielen). Durch die stark gebeugten Gelenke können Hautreizungen, Entzündungen, Schwielenbildungen und Schmerzen entstehen.
Bei Krallen- und Hammerzehen kann mit Einlagen und schuhtechnischen Maßnahmen wie Filzringen, Gummipolstern und Zehenkorrekturorthesen eine Verbesserung der Beschwerden erreicht werden. Führen diese Möglichkeiten zu keinem Erfolg, so empfehlen wir je nach Ausgangslage operative Maßnahmen (z. B. Operation nach Weil oder Hohmann).
Diese Eingriffe werden bei uns meist ambulant durchgeführt. Im Anschluss daran muss eine vorübergehende Entlastung in einem Vorfußentlastungsschuh für drei bis sechs Wochen eingehalten werden. Häufig werden derartige Korrekturen im Rahmen einer Operation am Großzeh (Korrektur der Hallux-valgus-Fehlstellung) gleich mit vorgenommen.
Metatarsalgie
Im Zusammenhang mit einem Spreizfuß und oft beim Hallux valgus und Hammerzehen kann eine Metatarsalgie entstehen. Daneben können aber auch weitere Ursachen zum Krankheitsbild Metatarsalgie führen. Allen gemeinsam ist ein Schmerz unter dem Vorfußballen. Ursache ist meistens eine fehlerhafte Lastverteilung der Mittelfußköpfchen untereinander. Häufig liegt als Ursache ein zu langer zweiter und dritter Mittelfußknochen vor. Aber auch eingeklemmte Nerven, Arthrose oder Entzündungen etc. können eine Metatarsalgie verursachen.
Die Behandlung richtet sich nach der Schmerzursache. Diese muss zunächst durch einen erfahrenen Arzt herausgefunden werden. Sollte eine fehlerhafte Lastverteilung der Mittelfußköpfchen die Schmerzen verursachen, versucht man eine Behandlung in der Regel zunächst mit Einlagen. Wenn es hierdurch zu keiner Besserung der Beschwerden kommt, können durch operatives Anheben und/oder Verkürzen einer oder mehrerer Köpfchen eine bessere Lastverteilung des Fußes und damit meist Beschwerdefreiheit erreicht werden. Die betroffenen Mittelfußknochen werden dazu durchtrennt, verkürzt und schließlich mit einem kleinen Titanschräubchen fixiert.
In der Nachbehandlung kann der Patient in der Regel in einem Spezialschuh, der vier Wochen getragen werden muss, sofort laufen.
Morton Neurinom
Bei dem sogenannten "Morton-Neurinom" handelt es sich um eine besondere Form der Metatarsalgie. Zwischen der dritten und vierten, selten auch einmal zwischen der zweiten und dritten Zehe kommt es dabei durch einen besonderen Verlauf von Nerven zur Ausbildung eines schmerzhaften Nervenknoten. Die Schmerzen werden häufig als "stromschlagartig, in die Zehenspitzen einschießend" angegeben.
Die nicht operative Behandlung umfasst eine Injektionsbehandlung und die Versorgung mit speziellen Einlagen. Die chirurgische Behandlung besteht in der Freilegung und/oder Entfernung des Nerven und Nervenknotens. Danach verbleibt meist eine Gefühlsminderung im Versorgungsgebiet der betroffenen Zehennerven.
Nach gesicherter Wundheilung, die meist in einem Spezialschuh abgewartet wird, ist die rasche Vollbelastung möglich. Nervenschmerzen können anschließend noch einige Wochen anhalten.
Hallux rigidus (steifer Großzeh)
Bei der Diagnose „Hallux rigidus" handelt es sich um eine schmerzhafte Versteifung des Großzehengrundgelenkes, die fast immer mit einer Arthrose einhergeht. Die betroffenen Patienten rollen beim Gehen meist den Fuß über den Außenrand ab. Es kommt zu lokalen Schwellungen, Überwärmungen und Druckschmerzen.
Behandlungsmöglichkeiten:
Zu Beginn des Hallux rigidus stehen konservative Therapiemaßnahmen im Vordergrund. Die vorsichtige Mobilisation und Traktion des Gelenkes trägt zur Verbesserung der Beweglichkeit bei. Darüber hinaus können spezielle Einlagen (Rigidus-Federeinlage) oder Veränderungen am Schuh (Ballenrolle, steife Sohle) die Behandlung ergänzen.
Je nach Ausmaß des Hallux rigidus stehen unterschiedliche Operationsmöglichkeiten zur Verfügung. Bei nur leichten Einschränkungen und noch intaktem Knorpel zwischen den Gelenkflächen können die Knochenleisten vorsichtig abgetragen und das Gelenk gelöst werden. Ist die Arthrose weiter fortgeschritten kann eine Umstellungsoperation das Gelenk entlasten und die Beweglichkeit beim Abrollen verbessern.
Ist die Arthrose des Großzehengrundgelenks weit fortgeschritten und die Zehe bereits versteift, erfordern die zunehmenden Schmerzen eine weitergehende Operation. Dazu stehen zwei Optionen zur Verfügung: ein künstliches Gelenk (Gelenkprothese) oder die Versteifung.
Bei der Versteifung werden die Zehenknochen in Korrekturstellung durch gekreuzte Schrauben oder Drähte, Platten oder Klammern fixiert. Die Entfernung des Gelenkes stellt nur in Einzelfällen eine sinnvolle Lösung dar. In jüngerer Zeit gewinnt der prothetische Ersatz des Großzehengrundgelenks zunehmend an Bedeutung. Dabei werden entweder beide gelenkbildenden Knochen oder nur der erste Mittelfußknochen durch einen Oberflächenersatz erneuert.
Eine Versteifung scheint zunächst die schlechtere Lösung. Nach der Versteifung kann der Fuß aber wieder ohne Einschränkungen und ohne Schmerzen voll belastet werden. Auch das Gangbild wird nicht beeinträchtigt. Die Prothese erlaubt zwar, das Gelenk weiter zu bewegen. Allerding sind einige Sportarten nicht möglich und auch Sitzen in der Hocke sollte vermieden werden.
Gleich welche operative Maßnahme bei Ihnen angewendet wird, Sie müssen auf jeden Fall den Fuß sechs Wochen in einem Vorfußentlastungsschuh ruhig stellen.
Fersenschmerzen (Plantarfasziitis, Fersensporn)
Chronische Überlastung kann auch zu einer Entzündung der Plantarfaszie führen, des bandartigen Bindegewebsstrangs, der von der Ferse bis zum Vorfußballen verläuft. Die kräftige Plantarfaszie ist eine zentrale Stützstruktur des Fußes. Die Entzündung findet sich dann am Ansatz der Faszie am Fersenbein. Ursachen können neben chronische sportlicher Überbelastung, schlechte Schuhe, Übergewicht oder falsche Ernährung. Die Entzündung äußert sich mit typischen Schmerzen. Außerdem entstehen im Laufe der Zeit Verkalkungen, die im Röntgenbild sichtbar sind und wie ein Sporn aussieht. Er wird deshalb auch als Fersensporn bezeichnet. Für die Therapie wichtig ist jedoch vor allem die Plantarfaszie.
Die Plantarfaszie wird heute in aller Regel konservativ, also ohne Operation behandelt, unter anderem mit Physiotherapie mit Kräftigungs- und Dehnungsübungen und entzündungshemmenden Medikamenten. Oft zeigen auch Stoßwellentherapie oder Röntgenreizbestrahlung Erfolg. Allerdings ist die Behandlung meist langwierig. Frühestens nach drei Monaten können die Patienten damit rechnen wieder schmerzfrei zu sein.
Erkrankungen des Achillessehnenansatzes
Die Achillessehne hinter der Ferse ist die dickste Sehne im menschlichen Körper. Sie ist 20 bis 25 Zentimeter lang und hat einen mittleren Querschnitt von 80 Quadratmillimetern. Bei jedem Sprung etwa beim Joggen hält sich das Achtfache unseres Körpergewichts aus. Erkrankungen der Sehne können entstehen durch ungesunde Ernährung, falsches Schuhwerk und Übergewicht, einseitiges und hartes Training.
Besonders oft betroffen von Entzündungen ist der Achillessehnenansatz an der hinteren Ferse. Bei einer länger andauernden Entzündung kann die Sehne verkalken.
Im Anfangsstadium der Erkrankung sind regelmäßige gymnastische Übungen, angeleitet von einem Physiotherapeuten, meist ausreichend Entzündung und Schmerzen in den Griff zu bekommen. Bei länger anhaltenden Beschwerden kann auch eine Operation nötig sein. Dabei werden unter anderem Verkalkungen abgetragen.
Haglundexostose
Bei der Haglund-Ferse (Haglund-Exostose) handelt es sich um einen übergroßen Knochenhöcker am seitlichen hinteren Fersenbein im Ansatzbereich der Achillessehne. In aller Regel ist sie angeboren und kaum mit nennenswerten Beschwerden verbunden. Trägt der Patient allerdings falsches Schuhwerk oder wird die Ferse über- oder fehlbelastet, kann es zu einer Reizung kommen. In der Folge bildet sich ein entzündlicher Schleimbeutel oder die Achillessehne entzündet sich.
Die Haglund-Exostose wird zunächst konservativ, ohne Operation behandelt. Neben Veränderungen des Schuhwerks sind lokale Maßnahmen gegen die Entzündung sinnvoll, wie physiotherapeutische Übungen, Ultraschallanwendungen oder auch das Auftragen entzündungshemmender Salben.
Bei anhaltenden Beschwerden und einer röntgenologisch nachgewiesener Haglund-Ferse empfehlen wir je nach Ausgangslage operative Maßnahmen. Dazu zählt die Abtragung des überstehenden Knochens. Die Operation erfolgt meist über einen kleinen Hautschnitt, seltener über arthroskopische Techniken. Im Anschluss ist das Bein bis zur endgültigen Wundheilung zu schonen. Danach kann dann ein zügiger Belastungsaufbau erfolgen.
Achillodynie
Als Achillodynie wird eine Entzündung der Achillessehne weiter oberhalb ihres Ansatzes bezeichnet, die schnell chronisch werden kann. Die Entzündung führt unter anderem dazu, dass sich Wasser in die Sehne einlagert und dadurch ihre Belastbarkeit sinkt. Wiederholte kleinste Verletzungen (Mikrotraumen) und bei Älteren verlangsamte Heilung können Ursachen sein, aber auch Übergewicht, Fußfehlstellungen, Diabetes und erhöhte Harnsäurewerte.
Auch hier kann zunächst mit Physiotherapie, mit Dehnungsübungen und Kräftigung der Wadenmuskel begonnen werden. Ist die Entzündung soweit fortgeschritten, dass sich kleinere Risse oder Knötchen aus abgestorbenem Gewebe zeigen, ist eine Operation erforderlich. Dabei werden die Knötchen entfernt, die Risse mit einer speziellen Nahttechnik überbrückt und die Sehne so verstärkt.
Anschließend können die Patienten etwa fünf Tage vorsichtig mit Gehstützen laufen und dann die Belastung schnell bis zur Vollbelastung steigern. Für mindestens drei Monate sollte der Heilungsprozess durch Physiotherapie begleitet werden.
Arthrose am Oberen Sprunggelenk
Schwerpunktmäßig setzen wir in der Behandlung der Arthrose eine Arthroskopie (Gelenkspiegelung) des oberen Sprunggelenks ein. Mithilfe von speziellen Instrumenten können wir das komplette Sprunggelenk mit dieser minimalinvasiven Methode erreichen. In vielen Fällen kann so durch einen kleinen Eingriff Beschwerdefreiheit erreicht und damit die normale Gelenkfunktion erhalten werden.
Durch Umstellungsoperationen des Unterschenkels oder des Fersenbeins kann in einem weiteren Schritt das Gelenk häufig erhalten werden. Dabei werden die Knochen durchtrennt und mit einer optimalen Achse wieder zusammengefügt. Die Lastachsen des Beins werden dabei auf noch intakte Gelenkabschnitte verlagert. Oft kann so eine Prothesenimplantation oder Versteifungsoperation vermieden werden.
Mit verbesserten Implantaten und Operationstechniken gewinnt auch die Versorgung mit einer Spunggelenksprothese zunehmend an Bedeutung. Dabei wird im Bereich des Sprungbeins und des Schienbeinknochens ein Implantat eingebracht, so dass das obere Sprunggelenk wieder bewegt werden kann. Wir führen in unserer Klinik neben der Implantation von Sprunggelenksprothesen auch Wechseloperationen nach fehlgeschlagenen oder gelockerten Sprunggelenksprothesen durch.
Sind weder ein Gelenkerhalt noch eine Prothesenimplantation möglich, steht eine Versteifungsoperation (Arthrodese) asl Alternative zur Verfügung. Nach Entfernung des Restknorpels werden dabei Schienbein und Sprungbein fest miteinander verbunden. Dieser Eingriff wird in unserer Klinik bevorzugt in minimalinasiver Technik durchgeführt.
Arthrose am Unteren Sprunggelenk
Bei einer fortgeschrittenen, schmerzhaften Arthrose des unteren Sprunggelenks kommt nur eine Versteifung des Gelenks in Frage. Allerdings ist hier der Verlust an Beweglichkeit geringer als beim oberen Sprunggelenk, so dass die Versteifung beim Gehen kaum störend auffällt. Sprungbein und Fersenbein werden für die Versteifung mit Schrauben fixiert.
Senk-Fuß (Plattfuß) und Knick-Senk-Fuß
Je nach Schweregrad der Fehlstellung setzen wir unterschiedliche Therapieverfahren ein. So können bei Erwachsenen mit leichterem Knick-Senk-Fuß zunächst spezielle Schuheinlagen, Physiotherapie oder auch entzündungshemmende Medikamenten eingesetzte werden. Erst bei fortgeschrittenem Krankheitsbild kommt eine Operation in Frage. Dabei folgen wir in unserer Klinik international anerkannten medizinischen Leitlinien bei der Auswahl des individuell geeigneten Operationsverfahrens. Ziel muss es dabei immer sein, die Funktion des Fußes und der Gelenke zu erhalten oder wiederherzustellen.
Mögliche Verfahren sind zum Beispiel Bänder- und Sehnenraffungen oder Sehnentransplantationen. Auch Umstellungsoperationen oder Gelenkversteifungen können in Frage kommen.
Hohlfuß
Eine Therapie des Hohlfußes richtet sich je nach Ausprägung der Erkrankung nach den Schmerzen und dem Alter des Patienten sowie der Art der Fehlstellung.
Die Therapiemöglichkeiten reichen von der Versorgung mit orthopädischen Schuhen über die Versetzung von Sehnen im Rahmen einer Operation, bis hin zu Umstellungsoperationen und stabilisierenden Gelenkversteifungen.
Bandverletzungen des Sprunggelenks
Nach Bandverletzungen des oberen Sprunggelenks, die häufig im Rahmen von Sportverletzungen auftreten, kann es zu bleibender Instabilität des oberen Sprunggelenks kommen. Deshalb sollte frühzeitig mit konsequenter Therapie begonnen werden. Typisch sind Verletzungen durch Umknicken, die zunächst nicht operativ mit einer Stabilisierung des Gelenks über etwa sechs Wochen behandelt werden. Dazu gibt es spezielle Orthesen. Stabilisierende Physiotherapie ergänzt die Therapie für etwa sechs Monate.
Stellt sich dennoch keine dauerhafte Besserung ein, werden die Bänder und Sehnen im Rahmen einer Operation rekonstruiert oder gerafft. In unserer Klinik führen wir Bandrekonstruktionen auch in arthroskopischer Technik durch mit dem Ziel, ein möglichst anatomisches Ergebnis zu erreichen.
Knochen-Knorpelschäden im Sprunggelenk
Die Versorgung von Knorpel-Knochen-Defekten am Sprungbein erfolgt je nach Schweregrad der Erkrankung durch arthroskopische Therapie und minimalinvasive computernavigierte Anbohrung bis hin zu Knorpelknochentransplantationen. Die Therapie der Knorpelschäden, die medizinisch Osteochondrosis Dissecans heißt, wird dabei immer auch dem Alter des Patienten angepasst.
Bei kleineren Schäden werden meist gute Ergebnisse erzielt, indem zunächst freie Gelenkteile und geschädigte Knochenbereiche entfernt werden. Mit der sogenannten Mikrofrakturierung werden die verbleibenden Knochen angeregt, sich zu regenerieren.
Ist das Ausmaß der Knorpel-Knochen-Defekte größer, entfernen wir im Rahmen einer offenchirurgischen Operation das geschädigten Knorpel- und Knochengewebe komplett. Anschließend wird gesunder Knochen aus dem Beckenkamm des Patienten eingepasst. Nach der Operation muss der Fuß für etwa sechs Wochen komplettentlastet werden. Gehen ist in dieser Zeit nur an Gehstützen möglich.
Riss der Achillessehne
Die Achillessehne hinter der Ferse ist die dickste Sehne im menschlichen Körper. Sie ist 20 bis 25 Zentimeter lang und hat einen mittleren Querschnitt von 80 Quadratmillimetern. Bei jedem Sprung etwa beim Joggen hält sich das Achtfache unseres Körpergewichts aus.
Ein Riss der Achillessehne ist meist eine Sportverletzung. Die Patienten spüren einen heftig einschießenden Schmerz, wie bei einem Tritt in die Ferse. Männer zwischen 30 und 50 Jahren sind besonders häufig betroffen. Allerdings reißt die kräftige Sehne nicht immer komplett, oft kommt es auch zu einem partiellen Riss.
Neben den Schmerzen schwillt der Bereich um die Sehne an, auch ein Bluterguss kann sich bilden. Dennoch können die Betroffenen meist noch heftig hinkend laufen.
Der Riss der Achillessehne ist schon im Ultraschall gut zu sehen. Für eine genaue Diagnostik, die dann auch die Therapieentscheidung bestimmt, wird aber oft noch eine MRT-Untersuchung nötig.
Partielle Risse können oft konservativ, ohne Operation behandelt werden. Das Baien muss dazu konsequent in Spitzfußstellung ruhiggestellt werden. Auch wenn bei einem kompletten Riss die beiden Enden, die Sehnenstümpfe, nicht auseinandergewichen sind kann eine Behandlung ohne Operation möglich sein. Dann muss die Therapie aber sehr rasch nach dem Unfallereignis konsequent begonnen werden. Allerdings ist es möglich, dass die Sehne anschließend nicht mehr so belastbar ist und erneut reißen kann.
Im Rahmen einer Operation ist es aber auch möglich, die Sehnenstümpfe durch eine Naht wieder miteinander zu verbinden. Die Operation kann minimalinvasiv oder offen chirurgisch durchgeführt werden. Vorteile der Fixierung des Risses mit einer Naht sind eine raschere Nachbehandlung, die bessere Haltbarkeit und nach Ausheilung eine wieder normale Funktion. Wachstumsfaktoren, die an die Rissstelle eingebracht werden, können die Heilung beschleunigen.
Nach der Operation dürfen die Patienten mit Gehstützen laufen. Der operierte Fuß wird dazu in einem Kunststoffstiefel für etwa sechs Wochen ruhig gestellt. Zudem muss frühzeitig mit Krankengymnastik begonnen werden und eine Thromboseprophylaxe ist nötig.
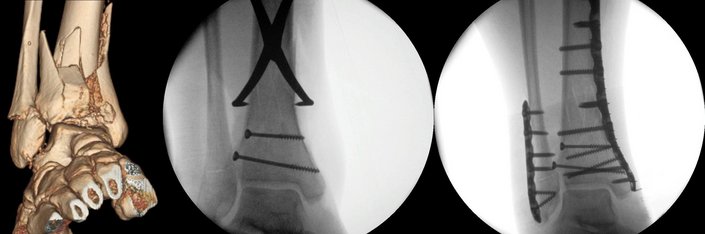
Diabetischer Fuß / Charcot-Fuß
Die diabetisch-neuropathische Osteoarthropathie (DNOAP), auch als Charcot-Fuß bezeichnet, ist eine Folgeerkrankung eines langjährigen Diabetes mellitus. Es kommt dabei zur Zerstörung von Knochen und Gelenken im Fußbereich. Die Erkrankung entsteht im Rahmen einer durch den Diabetes verursachten Nervenschädigung (Polyneuropathie). Sie ist nach dem französischen Neurologen Jean-Martin Charcot benannt, der sie als erster beschrieb. Der Charcot-Fuß ist eine häufig übersehene Komplikation des Diabetes, die oftmals jüngere Patienten zwischen 40 und 60 Jahren betrifft. Patienten bemerken oft nichts von der Entwicklung. In einem frühen Stadium kann der betroffene Fuß gerötet und überwärmt sein, die Unterscheidung zu einer Infektion ist häufig schwer zu treffen. Die Patienten suchen häufig spät im Krankheitsprozess einen Arzt auf, da aufgrund der begleitenden Nervenbeteiligung die Gewebs- und Knochenveränderungen meist schmerzlos ablaufen. Die Erkrankungshäufigkeit liegt zwischen 0,18 Prozent der Gesamtzahl der Diabetes-Patienten und 13 Prozent in Hochrisikogruppen.
Ursachen des Charcot-Fußes
Wiederholte mechanische Traumata durch die Überlastung einer unempfindlichen Extremität führen zu Kapselschäden sowie instabilen Bändern und Gelenken. Der Verlust von schützenden sensorischen Informationen in Form von Schmerz durch die Neuropathie erlaubt die fortgesetzte Belastung einer bereits gebrochenen und ge - schädigten Extremität. Hinzu kommt eine Weitstellung von Gefäßen im Fuß durch die begleitende Nervendegeneration. Dies verursacht eine Störung der normalen regulatorischen Prozesse des Blutflusses, bedingt arteriovenöse Shunts (direkte Gefäßverbindungen zwischen kleinen Arterien und Venen) und eine Gefäßer - weiterung. Der erhöhte Blutfluss führt zu einem „Auswaschphänomen“ des Knochens. Der dadurch vermehrte Mineralverlust des Knochens erhöht die Anfälligkeit für kleine und größere Knochenbrüche und Einbrüche des Mittelfußgewölbes. Dieser Prozess ist vergleichbar mit dem einer Osteoporose.
Klinische Hinweise auf einen akuten CharcotFuß sind eine Neuropathie mit folgenden Fußveränderungen:
- Rötung
- Überwärmung
- Schwellung
- Schmerzen (häufig jedoch schmerzlos!)
- Differenz der Hauttemperatur ≥ 2°C
- Fußdeformitäten (meist erst nach Wochen bis Monaten)
- Positives MRT-Knochenmarksignal in der Akutphasediagnostik des Charcot-Fußes
Bei einem Großteil der Patienten wird die Erkrankung primär leider immer noch nicht richtig diagnostiziert, so dass die therapeutisch eminent wichtige Ruhigstellung des Fußes und Beines (Immobilisation) verschleppt und damit Fußschädigungen Vorschub geleistet wird. Neben den klinischen Zeichen ist die Bildgebung für die Diagnosestellung mit entscheidend. Hier sind Röntgenbild und MRT stets erforderlich. Alternativ kann auch eine Knochenszintigraphie erwogen werden.
Therapie des Charcot-Fußes
Nach Diagnose des akuten Charcot-Fußes ist die unmittelbare und konsequente Ruhigstellung unumgänglich. Hinzu kommt die Schulung des Patienten und des familiären Umfeldes, das entsprechende Krankheitsempfinden zu stärken, da aufgrund des fehlenden Schmerzes das Krankheitsgefühl oft wenig aufgeprägt ist. Für die Ruhigstellung ist ein Total-Contact-Cast („Unterschenkelkunststoff-Gips“) bzw. eine konfektionierte Orthese erforderlich, um eine ausreichende Druckentlastung und Fixierung der knöchernen Fußarchitektur zu erreichen. Normalerweise ist dies für acht bis zwölf Wochen notwendig, mit einer gesamten Therapiedauer von vier bis sechs Monaten. Die Gabe von Medikamenten kann unter Umständen die Remineralisierung des Fußes mit unterstützen. In der Akutphase ist ein chirurgischer Eingriff nicht erforderlich, dies ist dann später für Umstellungsosteotomien sowie rekonstruktive Eingriffe angezeigt. In der Regel sind dies komplexe orthopädische Eingriffe. In Abhängigkeit von der Therapietreue des Patienten kann eine Abheilung und Rekonstruktion des Fußes erreicht werden, wobei schon bestehende schwere Deformierungen unter Umständen nicht mehr vollständig rückgängig gemacht werden können. In der Nachsorge ist in der Regel ein extra weiter orthopädischer Maßschuh mit individuell gefertigten Einlagen notwendig, wobei der Schuh als Stiefel gearbeitet werden muss, um eine notwendige Stabilisierung im Knöchelbereich zu gewährleisten. Am Klinikum Stuttgart ist ein interdisziplinäres Zentrum zur Behandlung des diabetischen Fußes etabliert und durch die Deutsche Diabetes Gesellschaft (DDG) zertifiziert. Auch ist die Struktur als Gefäßzentrum anerkannt. Für die Besonderheit des Charcot-Fußes verfügt das Zentrum am Krankenhaus Bad Cannstatt über eine besondere Expertise und eine enge Kooperation von Orthopädie, Diabetologie und Radiologie. Dies gewährleistet eine zügige und stadiengerechte Diagnostik sowie exzellente konservative und operative Therapie, der eine qualifizierte Nachsorge angeschlossen ist.





